Врождённый вывих бедра у малыша: кто виноват и что делать? Врожденный вывих бедер: причины, симптомы, лечение Врожденный вывих бедра у детей лечение
Читайте также
Врожденный вывих бедра – одно из наиболее тяжелых и часто встречающихся заболеваний опорно-двигательного аппарата у детей. Проблема раннего выявления и лечения данного заболевания и по сегодняшний день является весьма важной среди современных задач детской ортопедии. Раннее лечение врожденного вывиха бедра ставят в основу профилактики инвалидности при этом заболевании, так как полного выздоровления можно добиться только при лечении детей с первых недель жизни.
Причины возникновения данной патологии до сих пор не ясны. Однако, существует множество теорий, пытающихся в той или иной степени объяснить этот весьма важный вопрос, некоторые из теорий возникновения врожденного вывиха бедра мы приводим ниже.
Теории возникновения врожденного вывиха бедра
Травматическая теория Гиппократа и А. Паре – травма беременной матки.
Травматическая теория Фелпса – травма тазобедренных суставов во время родов.
Механическая теория Людлофа, Шанца – хроническое избыточное давление на дно матки, маловодие.
Патологическое положение плода – Шнейдеров (1934), ягодичное предлежание, разогнутое положение ножек - Наура (1957).
Патологическая теория Правица (1837).
Теория мышечного дисбаланса – Р. Р. Вреден (1936).
Теория порока первичной закладки – Полет (VIII век).
Теория задержки развития тазобедренных суставов – Т. С.Зацепин, М. О. Фридланд, Лоренц.
Вирусная теория Радулеску.
Тератогенное действие эндогенных, физических, химических, биологических и психогенных факторов.
Дисплазия нервной системы – Р. А. Шамбуров (1961).
Наследственная теория – Амбруаз Паре (1678), Т. С.Зацепин, Шванц, Фишкин.
Врожденный вывих бедра является крайней степенью дисплазии тазобедренного сустава. Это недоразвитие захватывает все элементы тазобедренного сустава, как костных образований, так и окружающих мягких тканей.
Различают три степени тяжести недоразвития тазобедренного сустава:
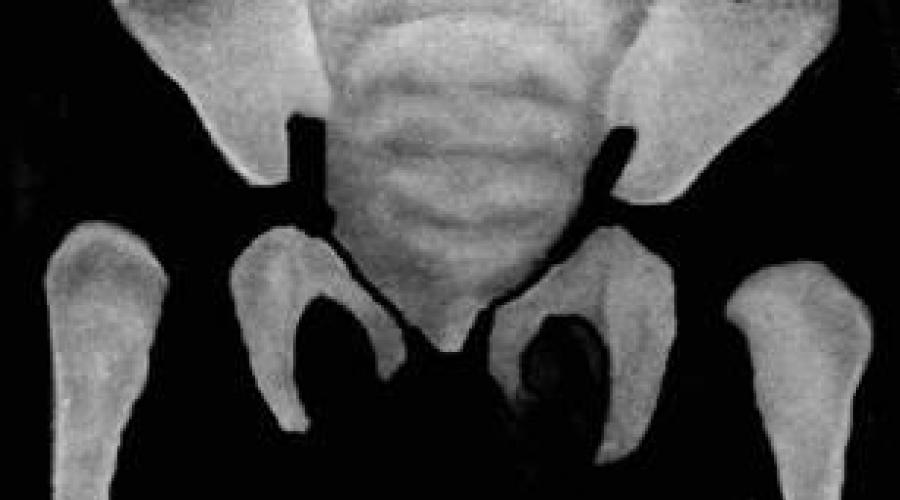
1-я степень – предвывих , характеризуется только недоразвитием крыши вертлужной впадины (рис. 101). Параартикулярные ткани при этом, благодаря незначительным изменениям, удерживают головку бедра в правильном положении. Следовательно, смещение бедренной кости отсутствует, головка центрирована в вертлужной впадине.
2-я степень – подвывих . При этом кроме недоразвития крыши вертлужной впадины выявляется смещение головки бедра кнаружи (латеропозиция бедра), но за пределы лимбуса она не выходит.
3-й степень – врожденный вывих бедра . Это крайняя степень дисплазии тазобедренного сустава, которая характеризуется тем, что головка бедра полностью теряет контакт с недоразвитой вертлужной впадиной. При этом бедро смещено кнаружи и кверху (рис. 102).
П атогенез
врожденного вывиха бедра до сих пор
мало изучен. Часть исследователей
считают, что ребенок рождается не с
вывихом, а с врожденной неполноценностью
тазобедренного сустава, т. е. – с
предвывихом. Затем, под воздействием
повышения тонуса мышц, веса тела может
наступать смещение бедра, формируя
подвывих или вывих. Другие же считают,
что причиной врожденного вывиха бедра
является порок закладки, т.е. проксимальная
часть бедра первично закладывается вне
вертлужной впадины. При этом из-за
отсутствия постоянного раздражителя
во впадине – основного стимула нормального
формирования тазового компонента
сустава, создаются необходимые условия
для развития дисплазии.
атогенез
врожденного вывиха бедра до сих пор
мало изучен. Часть исследователей
считают, что ребенок рождается не с
вывихом, а с врожденной неполноценностью
тазобедренного сустава, т. е. – с
предвывихом. Затем, под воздействием
повышения тонуса мышц, веса тела может
наступать смещение бедра, формируя
подвывих или вывих. Другие же считают,
что причиной врожденного вывиха бедра
является порок закладки, т.е. проксимальная
часть бедра первично закладывается вне
вертлужной впадины. При этом из-за
отсутствия постоянного раздражителя
во впадине – основного стимула нормального
формирования тазового компонента
сустава, создаются необходимые условия
для развития дисплазии.
Дисплазия тазобедренного сустава встречается в 16-21 случае на 1000 новорожденных, а III-я ст. – в 5-7 случаях на 1000. В Европе это заболевание встречается в 13 раз чаще, чем в Америке. А в странах Африки и Индокитая – практически отсутствует.
Девочки болеют чаще, чем мальчики в 3-6 раз. Нередко процесс двухсторонний. Левый сустав поражается чаще правого. У детей от первой беременности врожденный вывих встречается в два раза чаще.
Клиника. Диагноз дисплазии тазобедренного сустава следует ставить уже в родильном доме. При первом осмотре ребенка следует учитывать отягощающие факторы анамнеза: наследственность, ягодичное предлежание, аномалии матки, патология беременности. Затем проводят клиническое обследование.
У новорожденного можно выявить нижеследующие
симптомы, характерные только для
врожденного вывиха бедра:
новорожденного можно выявить нижеследующие
симптомы, характерные только для
врожденного вывиха бедра:

У ребенка старше года поставить диагноз более легко на основании выявления следующих симптомов:
Рентгендиагностика. Для подтверждения диагноза в возрасте ребенка 3-х месяцев показано рентгенографическое исследование тазобедренных суставов.
Д ля
уточнения диагноза в сомнительных
случаях рентгенологическое исследование
тазобедренных суставов может быть
выполнено в любом возрасте.
ля
уточнения диагноза в сомнительных
случаях рентгенологическое исследование
тазобедренных суставов может быть
выполнено в любом возрасте.
Чтение рентгенограмм в возрасте до 3-х месяцев представляет определенные трудности, т.к. проксимальная часть бедра почти полностью состоит из хрящевой, рентген прозрачной ткани, кости таза еще не слились в одну безымянную кость. У детей слишком сложно добиться симметричной укладки. Для решения этих сложных задач диагностики было предложено множество схем и рентгенологических признаков.
Путти установил 3 основных рентгенологических признака врожденного вывиха бедра:
избыточная скошенность крыши вертлужной впадины;
смещение проксимального конца бедра кнаружи-кверху;
позднее появление ядра окостенения головки бедра (в норме оно появляется в 3,5 месяца).
Хильгенрейнер предложил схему чтения рентгенограммы ребенка для выявления врожденной патологии тазобедренного сустава, представленную на рис. 110. Для ее построения небходимо:
Провести осевую горизонтальную линию Келера через У-образные хрящи (расположены на дне вертлужной впадины);
Опустить перпендикуляр от этой линии до видимой самой выступающей части бедра - высота h (в норме равна 10 мм.);
от дна вертлужной впадины провести касательную линию к наиболее выстоящему отделу крыши вертлужной впадины. Таким образом образуется ацетабулярный угол (индекс) - . В норме он равен 26º-28,5º.
Определлить дистанцию d – расстояние от вершины ацетабулярного угла до перпендикуляра h на линии Келера. В норме она составляет 10-12 мм.
Для различных степеней тяжести дисплазии тазобедренного сустава параметры схемы Хильгенрейнера будут следующими:
В возрасте появления на рентгенограмме
контура ядра окостенения головки бедра
(3,5 месяца) применяютсхему
Омбредана
(рис.
111). Для этого на рентгенограмме проводят
три линии: – осевую линию Келера, как и
в схеме Хильгенрейнера и два перпендикуляра
справа и слева) от самой выступающей
точки крыши вертлужной впадины к линии
Келера. При этом каждый тазобедренный
сустав разделяется на 4 квадранта. В
норме ядро окостенения находится в
нижне- внутреннем квадранте. Всякое
смещение ядра окостенения в другой
квадрант указывает на имеющееся смещение
бедра.
возрасте появления на рентгенограмме
контура ядра окостенения головки бедра
(3,5 месяца) применяютсхему
Омбредана
(рис.
111). Для этого на рентгенограмме проводят
три линии: – осевую линию Келера, как и
в схеме Хильгенрейнера и два перпендикуляра
справа и слева) от самой выступающей
точки крыши вертлужной впадины к линии
Келера. При этом каждый тазобедренный
сустав разделяется на 4 квадранта. В
норме ядро окостенения находится в
нижне- внутреннем квадранте. Всякое
смещение ядра окостенения в другой
квадрант указывает на имеющееся смещение
бедра.
У более старших детей и у взрослых обращают внимание на прохождение линий Шентона и линию Кальве. Линия Шентона (рис. 111а) в норме проходит от верхней полуокружности запирательного отверстия и плавно переходит на нижний контур шейки бедра, а при вывихе дугообразная линия отсутствует, т.к. появляется уступ из-за более высокого расположения нижнего контура шейки бедра. Линия Кальве (рис. 111b) – правильной формы дуга, плавно переходящая с наружного контура крыла подвздошной кости на проксимальную часть бедра. При вывихе эта дуга прерывается из-за высокого стояния бедра.
Л ечение
врожденной
патологии,
а в равной
степени и врожденного вывиха бедра тем
успешнее, чем раньше оно начато.
ечение
врожденной
патологии,
а в равной
степени и врожденного вывиха бедра тем
успешнее, чем раньше оно начато.
Консервативное лечение дисплазии тазобедренного сустава желательно начинать в роддоме. Мать ребенка обучают проведению ЛФК, правильному пеленанию ребенка, которое не должно быть тугим. Ножки ребенка в одеяле должны лежать свободно и максимально отведены в тазобедренных суставах.
С профилактической целью и детям с подозрением на дисплазию тазобедренных суставов, до окончательного установления диагноза, можно назначить широкое пеленание. Оно заключается в том, что между согнутыми и отведенными в тазобедренных суставах ножками после подгузника (памперса) прокладывают многослойную фланелевую пеленку (лучше взять две) по ширине равной расстоянию между коленными суставами ребенка.
П осле
установления диагноза дисплазии
различной степени тяжести ребенку
показано лечение в отводящих шинках
(рис.101, 112). Сущность лечения в них
заключается в том, что при отведении в
тазобедренном суставе головка бедра
центрируется в вертлужной впадине и
является постоянным раздражителем для
отстройки недоразвитой крыши впадины.
Длительность пребывания ребенка в шинке
контролируется рентгенологически:
полная отстройка крыши вертлужной
впадины на рентгенограмме является
показанием окончания лечения. Для этих
целей предложено множество отводящих
шин.
осле
установления диагноза дисплазии
различной степени тяжести ребенку
показано лечение в отводящих шинках
(рис.101, 112). Сущность лечения в них
заключается в том, что при отведении в
тазобедренном суставе головка бедра
центрируется в вертлужной впадине и
является постоянным раздражителем для
отстройки недоразвитой крыши впадины.
Длительность пребывания ребенка в шинке
контролируется рентгенологически:
полная отстройка крыши вертлужной
впадины на рентгенограмме является
показанием окончания лечения. Для этих
целей предложено множество отводящих
шин.
У детей старше года применяется постепенное вправление бедра с помощью липкопластырного вытяжения (рис. 113), предложенного Соммервилом и усовершенствованное Мау . При этом, после наложения на ножки липкопластырных (бинтовых или клеевых) повязок на голень и бедро системой грузов через блоки, ножки устанавливают в тазобедренных суставах под углом сгибания 90º, а в коленных – полное разгибание под углом 0º. Затем постепенно, в течение 3-4 недель, достигают уровня полного отведения в тазобедренных суставах до угла близкого к 90º. В таком положении фиксируют положение ножек гипсовой повязкой (рис. 114) на срок полной отстройки крыши вертлужной впадины, определяемый по рентгенограмме. Средний срок лечения – 5-6 месяцев.
П ри
безуспешности лечения или позднем
выявлении патологии показано оперативное
лечение. Чаще всего оно производится
по достижении 3-4 летнем возраста ребенка.
ри
безуспешности лечения или позднем
выявлении патологии показано оперативное
лечение. Чаще всего оно производится
по достижении 3-4 летнем возраста ребенка.
П редложено
большое количество оперативных
вмешательств. Но чаще других на основании
большого клинического материала отдается
предпочтение внесуставным операциям
при которых сохраняются адаптационные
механизмы, развившиеся в суставе в
результате его недоразвития, но создают
благоприятные условия для дальнейшей
жизнедеятельности как сустава, так и
больного. В детском и подростковом
возрасте отдают предпотение операции
Солтера (рис. 116), у взрослых остеотомии
по Хиари (рис. 115) и другим артропластическим
операциям, разработанным А. М. Соколовским.
редложено
большое количество оперативных
вмешательств. Но чаще других на основании
большого клинического материала отдается
предпочтение внесуставным операциям
при которых сохраняются адаптационные
механизмы, развившиеся в суставе в
результате его недоразвития, но создают
благоприятные условия для дальнейшей
жизнедеятельности как сустава, так и
больного. В детском и подростковом
возрасте отдают предпотение операции
Солтера (рис. 116), у взрослых остеотомии
по Хиари (рис. 115) и другим артропластическим
операциям, разработанным А. М. Соколовским.
Врожденный вывих бедра у маленьких детей – это деформация скелетно-мышечной структуры у новорожденных, характеризующаяся деформированием составных компонентов тазобедренных суставов. Болезнь еще называется дисплазией тазобедренного сустава.
Деформирование бедра, носящее врожденную этиологию, относится к одним из часто встречающихся пороков, которые достаточно тяжело диагностировать на первоначальных этапах формирования.
Научно установлено, что она наблюдается у маленьких девочек примерно в 9-10 раз чаще, чем у представителей сильного пола. Это связано с некоторыми отличиями анатомического строения женского тазобедренного аппарата.
Специалисты-ортопеды уверены, что чем раньше начать терапию, тем большая вероятность предотвратить развитие возможных осложнений патологического процесса.
Врожденный (самый тяжелый врожденный дефект) вывих бедра в наиболее распространенных случаях диагностируется у маленьких девочек, так как основополагающие сочленения в тазобедренной системе отличаются высокой подвижностью.
Заболевание поражает девочек, и смещение суставных элементов у них может развиваться даже в период внутриутробного формирования и обнаруживается, когда исполнится 1-2 года.
Это означает, что патологический процесс может затрагивать один или оба суставных компонента в тазобедренном аппарате. Чаще всего у малышей диагностируется односторонняя патология.
Чтобы в точности определить, что являет собой врожденный вывих бедра, необходимо досконально знать специфику анатомического строения тазобедренного аппарата. Основной составляющей частью в их строении является вертлужная впадина кости, плотно примыкающая к тазобедренной головке. Она выглядит как маленькое углубление чашеобразной формы, расположенное в подвздошной костной структуре.
Внутренняя сторона вертлужного углубления покрыта клетчаткой с жировой структурой и гиалиновой хрящевой тканью, устилающей одновременно и головку бедра. Именно это соединение обеспечивает полноценное питание тазобедренного аппарата.
Правильная конструкция всех вышеперечисленных структур выступает гарантией надежного примыкания тазобедренной головки в вертлужном отверстии. Деформация в строении сустава сопровождается ненадежным креплением его головки к углублению.
Классификация

Врожденный вывих бедра характеризуется несколькими этапами и типами формирования, каждый из которых имеет свои симптомы и специфические особенности.
В современной медицинской сфере выделяется несколько степеней врожденного вывиха тазобедренного сустава:
- Этап дисплазии – начальная деформация не сопровождается вывихом, но на данном этапе наблюдаются все предпосылки к патологическому процессу, асимметрической структуре тазобедренного аппарата.
- Стадия предвывиха – головка и шейка бедра с легкостью отводятся в правую и левую стороны, но самостоятельно возвращаются на первоначальное место.
- Этап подвывиха – тазобедренная головка и шейка изменены, деформированы относительно верхней или боковой стороны, что сопровождается интенсивным растяжением связок.
- Вывих – специфической особенностью выступает симптом соскальзывания, характеризующийся громким хрустом, который можно услышать в процессе разведения ножек новорожденного малыша в области тазобедренных суставов.
Разнообразие подобной симптоматики и изменений позволяет специалистам правильно диагностировать патологическую деформацию и подобрать наиболее оптимальный курс лечения на основании уровня его тяжести.
Обнаружить патологический процесс можно, когда новорожденному исполнится 2 недели.
Причины
На протяжении длительного времени причины развития патологии тазобедренной системы не были окончательно изучены. В результате многочисленных исследований врачи выявили факторы, на основании которых формируется такая патология как врожденный вывих бедра:
- неправильные действия акушера во время родов;
- агрессивное действие релаксина – специфического гормона, который продуцируется в
- организме женщины непосредственно перед появлением ребенка на свет;
- различные патологии и нарушения развития плода во время внутриутробного периода;
- частое употребление беременной женщиной лекарственных препаратов;
- инфекционные болезни будущей матери в процессе вынашивания детей;
- негативная экологическая обстановка;
- тазовое положение плода – в том случае, если кроха продолжительный период времени находится в данном состоянии, и на суставные элементы в области таза оказывается повышенная нагрузка;
- в результате тазового положения ребенка наблюдается возникновение многих патологий в структуре опорно-двигательной системы.
Также возникновение врожденного вывиха тазобедренных суставов часто имеет непосредственную связь с маленьким объемом околоплодной жидкости, сильными проявлениями токсикоза, слишком ранней или поздней беременностью, а также весом тела новорожденного более 4-5 кг.
Симптомы

Симптомы дисплазии тазобедренного сустава существенно различаются в зависимости от степени и тяжести болезни.
Диагностика патологии часто бывает затруднена еще и потому, что деформированные ткани покрыты мышечными волокнами.
Основные признаки заболевания:
- Симптом неустойчивости (Маркса-Ортолани). Его можно выявить у новорожденных в возрастной группе до 3 месяцев. Новорожденного нужно положить на ровную поверхность. Врач сгибает ножки, аккуратно сводит и разводит их в обе стороны – заболевание определяется по характерному громкому щелчку.
- Укорочение больной ноги. Специалист сгибает конечности крохи и прикладывает их к животику, после чего внимательно наблюдает за их расположением. При наличии дисплазии можно заметить асимметричность движения бедра, а также его формы.
- Врожденный вывих тазобедренного аппарата. Его часто определяют по сутулости, деформированной форме ягодиц. Данный симптом сопровождается X-образной формой нижних конечностей.
- Отведение бедра. В процессе отведения бедра в области тазобедренного сустава угол должен варьироваться в пределах 165-180°, при наличии врожденного вывиха бедра этот показатель существенно меньше.
- Асимметричные складки на детских ягодицах, которые в первые дни жизни достаточно сложно заметить даже специалисту. В более позднем возрасте деформирование тазобедренного сустава характеризуется искривлением походки, а также сильно выраженной разницей между симметрией и длиной нижних конечностей.
Возможные осложнения
Врожденный вывих часто несет самые опасные последствия для организма, вызывая тяжелые осложнения для состояния всего опорно-двигательного аппарата. Оптимальным вариантом считается лечение нарушения тазобедренной системы на наиболее ранних этапах. В других случаях слишком большая вероятность инвалидности и других опасных последствий.
При этом заболевании у взрослых и у детей серьезно страдает структура опорно-двигательного аппарата. Это выражается в том, что дети начинают значительно позже ходить, а их походка отличается от походки здоровых людей.
Данная патология носит название «утиной» походки. Маленький пациент с односторонней дисплазией начинает заметно хромать на больную ногу, что способствует развитию хромоты и сколиоза.
Если заболевание не было излечено в младенческом возрасте, результатом патологической деформации становится формирование диспластического коксартроза (так называется серьезное ограничение суставной активности, характеризующейся болезненными ощущениями и спазмами).
Врожденный вывих сустава двухсторонней формы часто сопровождается постепенным деформированием костного материала, патологическим смещением, а также уплощением костного аппарата. При несвоевременно начатом лечении терапия проводится исключительно хирургическим путем.
Диагностика
Для полноценного устранения врожденного деформирования бедра чрезвычайно важно своевременно обратиться за помощью к специалисту. Болезнь выявляется чрезвычайно тяжело, так как сустав в тазобедренной области покрывается обильным слоем жировой и мышечной тканей. Именно поэтому обнаружить симптом Маркса или другие признаки заболевания без специфических диагностических процедур становится сложно.
При подозрении на врожденный вывих назначаются диагностические мероприятия:
- комплексное ортопедическое обследование;
- исследование посредством рентгенографии;
- с помощью УЗИ.
Максимальные положительные результаты можно получить в том случае, если терапия была начата до того времени, пока младенцу не исполнится 6-7 месяцев.
Рентгенография для малышей проводится только по достижении 3 месяцев. Именно в это время у маленьких пациентов полностью окостеневают практически все участки опорно-двигательного аппарата, что дает возможность получить точные и информативные результаты исследования.
Кроме того, врач в обязательном порядке тщательно изучает истории заболеваний всех близких родственников больного ребенка, учитывает проблемы, возникающие у матери малыша в период беременности, проводит опрос мамы и папы крохи и внимательно его осматривает. Эти методы помогают специалисту правильно диагностировать врожденный вывих у ребенка и подобрать высокоэффективную методику устранения дефекта.
Лечение

Врожденный вывих бедра — заболевание, лечение которого проводится двумя методиками: консервативной и оперативной.
Во многих случаях даже запущенная стадия деформирования хорошо поддается консервативной терапии, поэтому к хирургическим манипуляциям прибегают в исключительно сложных ситуациях.
Необходимо помнить, что максимально выраженные положительные результаты от консервативной терапии дисплазии получают, если она была начата до 3-месячного возраста пациента.
Если речь идет о хирургии, оптимальным временем для операции считается период до 4-5 лет. Это дает возможность восстановить нормальную структуру опорно-двигательной системы, а также тазобедренной структуры.
Консервативное
Лечение (традиционное) врожденного вывиха бедра назначается на любых стадиях деформирования. Если дисплазию было диагностировано в первые дни жизни младенца, применяется высокоэффективный метод так называемого широкого пеленания. Наибольшей эффективностью данная методика отличается только на начальной стадии развития заболевания.
Этапы процедуры такие:
- кроху нужно уложить на спину;
- между его ножками положить валик из двух скрученных пеленок таким образом, чтобы младенец не мог сжать конечности;
- валик между ножками следует зафиксировать на животе при помощи третьей пеленки, сложенной в виде треугольника.
Широкое пеленание позволяет развести в стороны ноги младенца, а также восстановить необходимое анатомическое положение тазобедренной головки.
Терапия на более поздних этапах проводится методом накладывания правильно подобранной корректирующей шины, благодаря которой ножки малыша удерживаются в анатомически правильном виде.

Конечности отводятся и фиксируются в тазобедренных и коленных суставах. Это дает возможность сопоставить головку бедра с вертлужной впадиной и стимулировать формирование полноценной суставной структуры.
Суть консервативной терапии пациентов, учитывая врожденную дисплазию, заключается в том, что применяются следующие ортопедические конструкции:
- Шина Волкова – представляет собой аппарат из пластика, состоящий из своеобразной
- колыбели, верхних и боковых элементов, предназначенных для нижних конечностей.
- Стремена Павлика – приспособление с мягкой текстурой с бандажом для грудной клетки и голеней, соединенный специальными фиксаторами.
- Шина Виленского – выглядит как ремни, соединенные распоркой.
- Шина Фрейка – используется одновременно с широким пеленанием, помогает удерживать детские ножки в разведенном состоянии.
- Ортез Тюбингера – система, представляющая собой нечто среднее между стременами Павлика и шиной Виленского.
Дополнительным методом традиционного лечения считается применение физиотерапии. Одним из действенных способов является лечебный массаж. Но родителям следует помнить, что все сеансы проводятся исключительно опытным массажистом и по назначению врача.
Хирургическое
Операция на суставе приносит положительный эффект, только если она была произведена до 5 лет ребенку. Позже вмешательство считается менее эффективным.
Все операции, проводимые при суставной дисплазии, подразделяются на два вида:
- внутрисуставные;
- внесуставные.
Лечить врожденную форму заболевания у маленьких пациентов, не достигших 16-летнего возраста, рекомендуется посредством внутрисуставного оперативного вмешательства. Основная задача хирурга заключается в том, чтобы максимально щадящими методами углубить вертлужную впадину.
Лечение пациентов подросткового и взрослого возраста проводится благодаря внесуставным хирургическим манипуляциям, направленным на то, чтобы создать анатомически правильную систему вертлужного углубления.
Основные разновидности оперативного вмешательства при врожденном деформировании бедра:
- Методика вправления вывиха открытого типа – состоит из рассечения ткани и капсулы в области сустава, а также необходимого вправления вертлужной головки.
- Хирургические манипуляции на тазовых костях – имеют несколько разновидностей, которые сопровождаются созданием специального упора над бедренной головкой так, чтобы предотвратить ее последующее смещение.
- Остеотомия – именно так называют операцию по рассечению кожных покровов, а также приданию бедренной кости правильной анатомической формы.
В наиболее запущенных случаях, сопровождаемых выраженными патологиями функционирования и гибкости, применяется эндопротезирование тазобедренного сустава.
Прогноз
Чтобы предупредить врожденный вывих бедренных суставов, родителям нужно запомнить несколько простых, но очень важных рекомендаций:
- При наличии наследственной склонности к деформированию каждые 3-4 месяца проверять тазобедренные суставы новорожденного посредством ультразвукового исследования.
- Как можно раньше после рождения младенца пройти обследование у детского ортопеда, а также не забывать о систематических профилактических осмотрах.
- Будущей матери необходимо тщательно контролировать течение беременности, при возникновении любых вопросов или проблем обращаться к своему гинекологу.
- Занятия лечебной физкультурой, которые проводятся, начиная от возраста первых дней ребенка.
- Родители должны тщательно следить за тем, чтобы при возникновении подозрения на деформирование тазобедренного сустава у ребенка исключался риск повышенной нагрузки на конечности.
Получение положительных результатов от терапии возможно только в том случае, если оно было начато на самых ранних этапах развития, то есть в первые дни жизни новорожденного.
Данное оперативное вмешательство чревато серьезными осложнениями, а также длительным восстановительным периодом. Именно по этой причине основной задачей родителей каждого ребенка является раннее определение патологии, а также ее лечение с первых дней рождения малыша.
Устранение дисплазии тазобедренного сустава в детском или подростковом возрасте является достаточно серьезной проблемой, так как оно не всегда приносит положительные результаты и может нести за собой осложнения, опасные для здоровья опорно-двигательного аппарата.
Причиной возникновения врожденных вывихов бедра являются как эндогенные, так и экзогенные факторы.
Они обусловливают недостатки закладки элементов сустава или задержку их развития во внутриутробный период, гормональные нарушения, токсикозы, дефицит витамина В2, нарушения обмена веществ, наследственность.
При врожденном вывихе бедра всегда имеет место дисплазия сустава, а именно:
- гипоплазия вертлужной ямки;
- малые размеры головки бедренной кости;
- позднее появление ядер окостенения;
- чрезмерный поворот проксимального конца бедренной кости кпереди (антеторсия);
- диспластические изменения нервно-мышечного аппарата тазобедренного сустава.
Через мелкую, уплощенную вертлужную ямку, которая вытянута в длину и имеет недоразвитый верхне-задний край, что обусловливает чрезмерный перекос свода (впадина напоминает треугольник).
Головка бедренной кости беспрепятственно смещается наружу и вверх - уплощение вертлужной ямки увеличивается еще за счет утолщения хрящевого слоя дна и развития на дне «жировой подушки».
С развитием ягодичных мышц согнутое положение ножек плода способствует смещению головки вверх и в таком положении физиологическое давление мышц приходится на медиальную поверхность головки, что приводит к ее деформации.
Капсула сустава постоянно перерастянута, иногда имеет форму песочных часов, круглая связка гипопластическая или вообще отсутствует, гипопластические мышцы на стороне вывиха.
Итак, при врожденном вывихе бедра существует недостаток всех элементов тазобедренного сустава, что необходимо помнить при лечении больных.
Симптомы

Выявить врожденный вывих бедра необходимо в роддоме, что указывает на необходимость знания этой патологии акушерами-гинекологами, педиатрами, акушерками.
В сомнительных случаях важно, чтобы новорожденных осматривали ортопеды.
При осмотре младенца обращают внимание на наличие дополнительных складок на медиальной поверхности бедер ниже паховых связок, их асимметрию, глубину, а на задней поверхности таза - на положение ягодичных складок, которые при врожденном вывихе асимметричные.
Ранняя диагностика - залог успешного лечения.
После осмотра врач сгибает ножки до прямого угла в тазобедренных и коленных суставах и плавно без рывков проводит разведения бедер, которое при врожденном вывихе бедренной кости значительно ограничено.
В отличие от физиологической ригидности мышц, у новорожденных с врожденным вывихом ограниченность отведения постоянная и не исчезает с развитием ребенка.
Надо помнить , что эти симптомы обнаруживают и при дисплазии тазобедренного сустава.
Вероятными симптомами при врожденном вывихе бедренной кости является симптом вправления вывиха (щелчок), или симптом Ортолани-Маркса , и укорочение (относительное) конечности на стороне вывиха.

При согнутых ножках в тазобедренных и коленных суставах отчетливо проявляется, что на стороне вывиха колено размещено ниже другого.
При высоких вывихах отмечается значительная внешняя ротация конечности, латеропозиции надколенника до 90°.
Симптом Ортолани-Маркса является следствием вправления головки в вертлужную ямку, а при приведении она снова вывихивается с характерным щелчком.
Симптом вывиха и вправления (щелчок) бывает длительным только у недоношенных младенцев, а у нормально развитых он быстро исчезает (в течение нескольких дней), что обусловлено развитием тонуса ягодичных и приводящих мышц.
Кроме того, со временем нарастает ограничение отведения бедра.
Диагноз врожденного вывиха бедра достоверно можно устанавливать только при наличии абсолютных симптомов (вправление и вывихивание, укорочение конечности).
В других случаях возникает лишь подозрение вывиха, которое уточняется с помощью рентгенологического или сонографического исследования.
Дети с врожденным вывихом бедер ходить начинают поздно. При двусторонних вывихах ребенок раскачивается в обе стороны - утиная походка ; при односторонних - ныряющая хромота и относительное укорочение конечности.
Верхушка большого вертела находится выше линии Розера-Нелатона, нарушается треугольник Бриана, а линия Шемахера проходит ниже пупа.
Положительный симптом Тренделенбурга

В норме, когда ребенок стоит на здоровой ноге, согнув вторую конечность в тазобедренном и коленном суставах до угла 90°, никаких отклонений туловища не возникает, ягодичные складки расположены на одном уровне.
Если же ребенка с вывихнутым бедром поставить на ноги, и он согнет здоровую ногу в тазобедренном и коленном суставах под углом 90°, то сразу же наклоняется в сторону вывиха, чтобы головка могла упереться в крыло подвздошной костив.
В это время здоровая половина таза перекашивается, опускается вниз, ягодичные складки оказываются асимметричными, на стороне вывиха они ниже складок с противоположной стороны.
Это обусловлено не только гипотрофией мышц, а главное тем, что при смещении головки по крылу подвздошной кости проксимально место прикрепления и начало ягодичных мышц сближаются, последние теряют физиологический тонус и не удерживают таз в правильном положении.
Надо помнить , что симптом Тренделенбурга всегда положителен при врожденной и приобретенной coxa vara.
При врожденном вывихе бедренной кости положительный симптом Дюпюитрена, или симптом поршня: если ребенка положить и нажать на разогнутую ногу по оси, то нога смещается вверх.
На стороне вывиха всегда чрезмерные ротационные движения бедра (симптом Шассеньяка).
Рентгенография таза и тазобедренных суставов

Процедура проводится в положении ребенка лежа на спине с разогнутыми нижними конечностями без поворота и перекоса таза.
На рентгенограмме проводят горизонтальную линию через V-образные хрящи.
К ней через выступающий верхний край свода параллельно вертлужной ямки проводят косую линию.
Образуется угол, который всегда при вывихах превышает 30-40° (в норме он должен быть не более 30°).
После этого проверяют расстояние от центра дна вертлужной ямки к медиальному краю головки бедренной кости, которая должна составлять не более 1,5 см.
Для вывихов характерно размещение верхушки проксимального конца бедренной кости (эпифиза) выше линии Келера.
При внутрисуставных смещениях, а особенно при врожденных и приобретенных вывихах бедренной кости, всегда нарушается линия Шентона.
Если провести линию по контуру медиального края шейки бедренной кости, то она в норме плавно переходит на верхнемедиальный контур запирательного отверстия. При вывихах линия Шелтона прерывается и проходит выше верхнемедиального контура.
Дж. Кальве описал рентгенологический симптом, суть которого заключается в следующем.
Если провести линию по внешнему контуру углубления подвздошной кости и продолжить ее на шейку бедренной кости, то она плавно проходит по внешнему контуру шейки.
Смещение бедра проксимально приводит к разрыву линии Кальве. При вывихах она всегда прервана.
Ранние рентгенологические симптомы врожденного вывиха бедренной кости описал в 1927 г. болонский ортопед П. Путти, которые вошли в литературу как триада Путти .
Для нее характерны повышенная скошенность свода вертлужной ямки, смещение проксимального конца бедренной кости кнаружи и кверху относительно вертлужной ямки и позднее появление или гипоплазия ядра окостенения головки бедренной кости.
Исходя из данных рентгенологического исследования выделяют 5 степеней вывиха:
- I степень - головка на уровне вертлужной ямки с выраженной ее латеропозиции;
- II степень - головка размещена выше линии Келера, но полностью не выходит за край свода - подвывих;
- III степень - головка размещена над верхним краем свода;
- IV степень - головка перекрыта тенью крыла подвздошной кости;
- V степень - головка размещена на крыле подвздошной кости.
В последние годы широкое применение получило Ультрасонографическое исследование тазобедренного сустава, которое проводят после 2-й недели жизни.
Дифференциальная диагностика
Врожденное укорочение бедра

Врожденный вывих бедренной кости необходимо дифференцировать с врожденным укорочением бедра.
Для последнего характерно анатомическое укорочение бедра, а не относительное, как при врожденном вывихе.
Кроме того, отрицательный симптом Ортолани-Маркса, отсутствует ограничение отведения бедра, асимметрия складок, нарушения треугольника Бриана и линии Шемахера.
Врожденная coxa vara

Вторым врожденным пороком, с которого надо дифференцировать врожденный вывих бедренной кости, является врожденная coxa vara.
Для последней характерно ограничение отведения бедер, размещения верхушки большого вертела выше линии Розера-Нелатона.
При односторонней coxa vara имеет место относительное укорочение конечности, но отсутствуют симптомы Ортолани-Маркса, Дюпюитрена, асимметрии складок.
У детей старшего возраста при двусторонней соха vara, как и при врожденном вывихе, тоже имеет место типичная утиная походка. Диагноз устанавливают после рентгенологического исследования.
Необходимо помнить , что у новорожденных в первые дни жизни часто оказывается гипертонус мышц с ограничением отведения бедер, что может натолкнуть на мысль о врожденной дисплазии или вывих бедренной кости.
Внимательное обследование свидетельствует об отсутствии относительных и вероятных симптомов вывиха, что дает основание предотвратить диагностическую ошибку.
Кроме того, с развитием младенца гипертонус исчезает и отведение бедер становится нормальным, а при дисплазии и вывиха гипертонус сохраняется.
Деформация проксимального конца бедренных костей возникает вследствие болезни Пертеса, эпифизеолиза головки бедренной кости, которые имеют типичный анамнез и течение заболевания. У таких больных отсутствует ныряющая хромота, симптомы Дюпюитрена и Шассеньяка.
Рентгенологическое исследование позволяет тщательно провести дифференциальную диагностику.
Лечение
В лечении врожденного вывиха бедренной кости выделяют следующие этапы:
- Младенцев первых 3 месяцев жизни.
- Детей от 3 месяцев до 1 года.
- Детей от 1 до 3 лет.
- Оперативное лечение детей от З до 5 лет.
- Оперативное лечение подростков и взрослых.
Обнаружив дисплазию вертлужного сустава или врожденный вывих бедра, назначают широкое пеленание, а после заживления пупочной раны - рубашку-стремена.

Состоит из двух частей: рубашки и стремян.
Шьют ее из мягкой легкой белой ткани (например, мадаполама) в виде кимоно с короткими рукавами.
Ее полы должны запахиваться спереди, а нижний край не должен закрывать пуп (чтобы не натирать кожу).
На рубашке делают две петли на нижней поле и две сзади посередине спинки, которые размещают косо от центра вниз и наружу.
Стремена состоят из двух пар полосок. Одну пару полосок длиной 15 см и шириной 3 см размещают на голени ниже коленного сустава, а вторую длиной 35 см и шириной 4 см прикрепляют наглухо по задней поверхности первой пары полосок.
Эта пара полосок нужна для отведения бедер. Закрепив их на первой паре, проводят через петли на спицы рубашки, а после - через петли на полах.
С помощью завязок, которые пришиты на концах второй пары полосок, регулируют степень отвода и сгибание бедер. Делают лечебные упражнения для ножек во время пеленания ребенка, направленные на устранение приводных контрактур бедер.
После двухмесячного возраста назначают подушку Фрейка , ортопедические штанишки с таким расчетом, чтобы угол отведения бедер постоянно увеличивался.

После 3 месяцев жизни делают контрольную рентгенографию, убеждаются в наличии патологии в тазобедренном суставе и накладывают стремена Павлика , которые держат до полной нормализации развития свода вертлужной ямки (до 9-10 месяцев жизни).
Кроме стремян Павлика, используют распорки Виленского, шину ЦИТО и др..
При подвывихах и вывихах бедер до трехмесячного возраста также назначают рубашку-стремена, подушку Фрейка, а после контрольной рентгенографии - стремена Павлика, шину ЦИТО или шину Харьковского института патологии позвоночника и суставов, которые изготавливают из дюралюминия, оцинкованного железа.
Эти шины обматывают ватой и обшивают марлей, а потом - детской клеенкой. Фиксируют шины мягкими фланелевыми бинтами (длиной 1 м и шириной 5 см).
При подвывихах и вывихах бедра головку необходимо вправить и ножки держать фиксированными при согнутых и отведенных бедрах в тазобедренных суставах под углом 90°, голени в коленных суставах, согнутых под углом 90°.
Продолжительность лечения зависит от степени дисплазии вертлужной ямки, ее свода, времени начала лечения. Средняя продолжительность лечения подвывихов и вывихов бедра составляет не менее 6-9 месяцев, подвывихов - 5-6 месяцев.
После снятия стремян или шин дети удерживают ножки в положении отведения и сгибания, которое в течение 2-3 недель постепенно проходит и ножки занимают физиологическое положение.
После снятия иммобилизации назначают массаж, лечебную физкультуру для восстановления мышечного тонуса и до однолетнего возраста не советуют родителям разрешать детям ходить.
Методика Лоренца

Классическим методом лечения врожденного вывиха после 1 года жизни является методика Лоренца, предложенная в 1894 году.
Вправление проводят под наркозом. Ребенок лежит на спине. Помощник фиксирует таз к столу. Врач сгибает ножку в тазобедренном и коленном суставах до прямого угла.
Подкладывает кулак другой руки под участок большого вертела, создавая точку опоры между двумя рычагами: коротким - шейкой и длинным рычагом - бедром.
После чего при умеренной тяге отводит бедро и достигает полного отвода, при котором головка вправляется в вертлужную ямку.
Накладывают кокситную гипсовую повязку в положении Лоренца-1: изогнутое под углом 90° бедро при полном отведении и согнутом коленном суставе под углом 90 °.
При двусторонних вывихах закрытое вправление по методике Лоренца делают сначала на стороне большего смещения головки, а затем вправляют вывих на противоположной стороне и накладывают гипсовую кокситную повязку на срок 6-9 месяцев.
Обязательно после наложения гипсовой повязки проводят рентгенологический контроль. Во время лечения ребенку делают несколько рентгенологических контролей.
После снятия гипсовой иммобилизации ребенка в течение 3-4 недель держат в постели, постепенно устраняя отведение бедер, фиксированных положений в коленных суставах с восстановлением амплитуды движений.
Но при использовании методики Лоренца частым осложнением становится травматизация ядра окостенения головки с развитием тяжелых эпифизитов.
Метод Кодевилла

Поэтому методом выбора стал метод Кодевилла - постоянное клеевое вытяжение ножек в вертикальной плоскости с постепенным отводом на специальной металлической дуге, которая прикреплена к постели.
Каждый день бедра разводят на 1 см; при достижении полного отведения бедер нередко возникает самовправление головки.
Если головка не вправляется, врач большие пальцы кистей размещает на большом вертеле, а другие кладет на крыло подвздошной кости и снизу вверх подталкивает головку, которая переходит край вертлужной ямки и вправляется в последнюю.
Такая методика более щадящая, но при ней тоже возникают эпифизиты, хотя значительно реже.
После снятия вытяжения конечности фиксируют отводящими шинами, аппаратами для постепенного перехода конечности в физиологическое положение.
Назначают массаж, лечебные упражнения, витамины с микроэлементами. Через 1-2 месяца после снятия вытяжения полностью восстанавливается функция суставов.
Рентгенологический контроль за состоянием тазобедренного сустава решает вопрос об активизации статической нагрузки, исходя из степени дистрофических проявлений в суставе.
Основное лечение дистрофических проявлений - разгрузка конечности, бальнеотерапия, электрофорез кальцием, неробол, препараты кальция и фосфора, витамины (видеин-3), АТФ, санаторно-курортное лечение.
Осложнением дистрофичного процесса является развитие coxa plana с последующим прогрессирующим деформирующим остеоартрозом.
По данным проф. Я.Б. Куценко, лечение врожденного вывиха бедра функциональным методом дает удовлетворительные устойчивые последствия в 70-80% случаев.
Основной причиной неудовлетворительных последствий является асептический некроз (8-9,5%), невправимость вывиха в результате перетяжек капсулы сустава и рецидива вывиха. Оперативное лечение необходимо 13% больных.
Оперативное лечение
В случае неэффективности консервативных методов лечения методом выбора становится хирургический, который применяют не ранее 3- 5-летнего возраста, когда с ребенком возможно вступить в контакт для проведения послеоперационной реабилитации.
Хирургические методы, которые применяют для лечения врожденных вывихов бедра, разделяют на три группы:
- радикальные;
- корректирующие;
- паллиативные.
К радикальным хирургическим вмешательствам относят все методики и модификации открытого устранения врожденного вывиха бедра, а также артродез у взрослых больных.
Корректирующие операции - это операции, при которых устраняются отклонения от нормы проксимального конца бедренной кости (coxa vara, valga, antetorsia), удлинение конечности, транспозиция места прикрепления мышц, большого вертела.
Корректирующие операции могут выполняться отдельно и в сочетании с радикальными операциями на суставе.
К группе паллиативных операций относится операция Кенига (образование навеса над головкой свода), остеотомии Шанца, Лоренца, Байера.
Паллиативные операции иногда используют в сочетании с удлинением конечности, т.е. корректирующими операциями (при односторонних вывихах).
В 50-х годах XX в. были разработаны методики лечения врожденных вывихов бедра с помощью остеотомии таза (К. Хиари, 1955, П. Пемберт, 1958; Р. Солтер, 1960).
Остеотомии таза по Хиари обусловливают сужение тазового кольца, поэтому их выполняют в основном у мальчиков. Лучшие последствия при остеотомии таза по Солтеру и при ацетабулопластике по Пемберту.
Консервативное лечение подростков и взрослых не эффективно, то есть закрыто вправить вывих бедра с одной стороны невозможно вследствие следующих вторичных нарушений остеогенеза, а именно, мелкой, блюдцеобразный вертлужной ямки.
С другой стороны наблюдают слишком косой свод, деформацию головки и антеторсии шейки бедренной кости, контракцию мышц тазового пояса.
Поэтому методом выбора является хирургический метод. Применяют сложные реконструктивно-восстановительные операции, направленные па восстановление анатомических, биомеханических соотношений в суставе при сохранении его функции.
При удовлетворительных соотношениях суставных поверхностей и формы головки формируют свод с помощью реконструкций по методикам Коржа, Томса, Кенига и Пемберта, остеотомий таза по методикам Солтера, Хиари.
Если есть избыточная антеторсия, то дополнительно выполняют деторсийную подвертельную остеотомию бедренной кости, которая дает возможность не только устранить радикальную антеторсию, а и восстановить шеечно-диафизарный угол, удалив клин из проксимального фрагмента кости.
До осификации Y-подобного хряща делать углубление вертлужной ямки не показано, поскольку возникает значительное нарушение формирования вертлужной ямки.
При высоких илиакальных вывихах невозможно вывести головку к вертлужной ямке и вправить ее, а если удается вправить, то возникает заклинивание ее с потерей движений, развитием асептического некроза.
Для предотвращения осложнений Заградничек предложил делать подвертельную резекцию сегмента бедренной кости.
При таком укорочении головка без чрезмерного усилия и давления вправляется в вертлужную ямку, и не возникают такие осложнения, как анкилоз, асептический некроз.
У взрослых больных открытое устранение врожденного вывиха бедренной кости происходит при формировании вертлужной ямки.
Учитывая тот факт, что у подростков и взрослых при высоких илиакальных вывихах после открытых вправлений вывиха бедренной кости часто получить хорошие функциональные результаты не удается, делают паллиативные операции - остеотомию Шанца.
Недостатком ее является то, что после остеотомии возникает дополнительное укорочение конечности. Поэтому Г.А. Илизаров предложил после остеотомии накладывать дистракционный аппарат и делать удлинение конечности.
Такая методика позволила получить статически опорную конечность при сохранности движений и отсутствия укорочения конечности.
Лечение врожденных вывихов бедра у подростков и взрослых является не простой проблемой, как по сложности самого хирургического вмешательства, так и восстановления функции тазобедренного сустава.
Поэтому основная задача - это раннее выявление вывиха и начало лечения с первых недель рождения.
При невправленных вывихах раннее оперативное лечение в возрасте 3-5 лет дает возможность получить значительно лучшие близкие и отдаленные последствия.
Врожденный вывих бедра – одно из наиболее тяжелых и часто встречающихся заболеваний опорно-двигательного аппарата у детей. Проблема раннего выявления и лечения данного заболевания и по сегодняшний день является весьма важной среди современных задач детской ортопедии. Раннее лечение врожденного вывиха бедра ставят в основу профилактики инвалидности при этом заболевании, так как полного выздоровления можно добиться только при лечении детей с первых недель жизни.
Причины возникновения данной патологии до сих пор не ясны. Однако, существует множество теорий, пытающихся в той или иной степени объяснить этот весьма важный вопрос, некоторые из теорий возникновения врожденного вывиха бедра мы приводим ниже.
Теории возникновения врожденного вывиха бедра
– травма беременной матки.
– травма тазобедренных суставов во время родов.
– хроническое избыточное давление на дно матки, маловодие.
Патологическое положение плода, ягодичное предлежание, разогнутое положение ножек — Наура (1957).
— Теория порока первичной закладки – Полет (VIII век).
Теория задержки развития тазобедренных суставов – Т. С.Зацепин, М. О. Фридланд, Лоренц.
Врожденный вывих бедра является крайней степенью дисплазии тазобедренного сустава. Это недоразвитие захватывает все элементы тазобедренного сустава, как костных образований, так и окружающих мягких тканей.
Различают три степени тяжести недоразвития тазобедренного сустава:
1-я степень – предвывих , характеризуется только недоразвитием крыши вертлужной впадины (рис. 101). Параартикулярные ткани при этом, благодаря незначительным изменениям, удерживают головку бедра в правильном положении. Следовательно, смещение бедренной кости отсутствует, головка центрирована в вертлужной впадине.
2-я степень – подвывих . При этом кроме недоразвития крыши вертлужной впадины выявляется смещение головки бедра кнаружи (латеропозиция бедра), но за пределы лимбуса она не выходит.
3-й степень – врожденный вывих бедра . Это крайняя степень дисплазии тазобедренного сустава, которая характеризуется тем, что головка бедра полностью теряет контакт с недоразвитой вертлужной впадиной. При этом бедро смещено кнаружи и кверху (рис. 102).
П атогенез
врожденного вывиха бедра до сих пор мало изучен. Часть исследователей считают, что ребенок рождается не с вывихом, а с врожденной неполноценностью тазобедренного сустава, т. е. – с предвывихом. Затем, под воздействием повышения тонуса мышц, веса тела может наступать смещение бедра, формируя подвывих или вывих. Другие же считают, что причиной врожденного вывиха бедра является порок закладки, т.е. проксимальная часть бедра первично закладывается вне вертлужной впадины. При этом из-за отсутствия постоянного раздражителя во впадине – основного стимула нормального формирования тазового компонента сустава, создаются необходимые условия для развития дисплазии.
атогенез
врожденного вывиха бедра до сих пор мало изучен. Часть исследователей считают, что ребенок рождается не с вывихом, а с врожденной неполноценностью тазобедренного сустава, т. е. – с предвывихом. Затем, под воздействием повышения тонуса мышц, веса тела может наступать смещение бедра, формируя подвывих или вывих. Другие же считают, что причиной врожденного вывиха бедра является порок закладки, т.е. проксимальная часть бедра первично закладывается вне вертлужной впадины. При этом из-за отсутствия постоянного раздражителя во впадине – основного стимула нормального формирования тазового компонента сустава, создаются необходимые условия для развития дисплазии.
Девочки болеют чаще, чем мальчики в 3-6 раз. Нередко процесс двухсторонний. Левый сустав поражается чаще правого. У детей от первой беременности врожденный вывих встречается в два раза чаще.
Клиника. Диагноз дисплазии тазобедренного сустава следует ставить уже в родильном доме. При первом осмотре ребенка следует учитывать отягощающие факторы анамнеза: наследственность, ягодичное предлежание, аномалии матки, патология беременности. Затем проводят клиническое обследование.
У новорожденного можно выявить нижеследующие симптомы, характерные только для врожденного вывиха бедра:
новорожденного можно выявить нижеследующие симптомы, характерные только для врожденного вывиха бедра:
- Рентгендиагностика. Для подтверждения диагноза в возрасте ребенка 3-х месяцев показано рентгенографическое исследование тазобедренных суставов.
асимметрия кожных складок на бедре (рис. 103). В норме, у маленьких детей на внутренней поверхности бедра определяется чаще всего три кожные складки. Некоторые ортопеды называют их аддукторными. При врожденном вывихе бедра из-за имеющегося относительного укорочения ножки, возникает избыток мягких тканей бедра в сравнении с нормой и поэтому количество складок может быть увеличено, кроме этого они могут быть более глубокими или их расположение не симметрично складкам здоровой ножки. Родители при этом часто предъявляют жалобы на имеющиеся опрелости в таких складках с которыми «бороться» им очень сложно. Следует отметить, что по наличию оного симптома поставить диагноз не возможно, тем более, что почти 40% здоровых детей могут иметь такую асимметрию складок на бедре.
наружная ротация ножки . Особенно проявляется у ребенка во время сна.
укорочение ножки , связано со смещением проксимальной части бедра кнаружи и вверх. Поэтому оно носит название – относительного или дислокационного. Определить его следует придав положение сгибания в тазобедренных суставах до угла 90, а в коленных суставах – до острого угла и посмотреть на уровень стояния коленных суставов (рис. 104). Коленный сустав больной ножки по горизонтальному уровню будет расположен ниже здорового. При определении этого симптома необходимо надежно фиксировать таз ребенка к пеленальному столику. В противном случае можно выявить укорочение любой ножки, даже здоровой.
уплощение ягодичной области (признак Пельтезона) обусловлено этой группы мышц на больной стороне.
-ограничение отведения бедра . Этот симптом выявляется следующим образом (рис. 105): ножкам ребенкам придают такое же положение как и при определении ее длины. Из этого положения производят отведение в тазобедренных суставах. В норме при достижении полного отведения руки врача касаются пеленального столика, что соответствует 80 — 85. При врожденном вывихе отведение бедра будет значительно меньше. Следует помнить, что в первые 3 месяца этот симптом может быть положительным и у абсолютно здоровых детей. Это чаще всего связано с наличием физиологического гипертонуса мышц новорожденного.
соскальзывание головки (симптом щелчка или Ортолани-Маркса). Выявляется во время определения уровня отведения в тазобедренных суставах. Щелчок – достоверный признак вправления при любом вывихе. Не исключением является и врожденный вывих. Симптом выявляется не во всех больных и существует всего 5-7 дней со дня рождения.
отсутствие головки бедра в бедренном треугольнике при пальпации является весьма достоверным признаком крайней степени дисплазии тазобедренного сустава.
Д ля уточнения диагноза в сомнительных случаях рентгенологическое исследование тазобедренных суставов может быть выполнено в любом возрасте.
ля уточнения диагноза в сомнительных случаях рентгенологическое исследование тазобедренных суставов может быть выполнено в любом возрасте.
Чтение рентгенограмм в возрасте до 3-х месяцев представляет определенные трудности, т.к. проксимальная часть бедра почти полностью состоит из хрящевой, рентген прозрачной ткани, кости таза еще не слились в одну безымянную кость. У детей слишком сложно добиться симметричной укладки. Для решения этих сложных задач диагностики было предложено множество схем и рентгенологических признаков.
Л ечение
врожденной патологии,
а в равной степени и врожденного вывиха бедра тем успешнее, чем раньше оно начато.
ечение
врожденной патологии,
а в равной степени и врожденного вывиха бедра тем успешнее, чем раньше оно начато.
Консервативное лечение дисплазии тазобедренного сустава желательно начинать в роддоме. Мать ребенка обучают проведению ЛФК, правильному пеленанию ребенка, которое не должно быть тугим. Ножки ребенка в одеяле должны лежать свободно и максимально отведены в тазобедренных суставах.
С профилактической целью и детям с подозрением на дисплазию тазобедренных суставов, до окончательного установления диагноза, можно назначить широкое пеленание. Оно заключается в том, что между согнутыми и отведенными в тазобедренных суставах ножками после подгузника (памперса) прокладывают многослойную фланелевую пеленку (лучше взять две) по ширине равной расстоянию между коленными суставами ребенка.
П осле установления диагноза дисплазии различной степени тяжести ребенку показано лечение в отводящих шинках (рис.101, 112). Сущность лечения в них заключается в том, что при отведении в тазобедренном суставе головка бедра центрируется в вертлужной впадине и является постоянным раздражителем для отстройки недоразвитой крыши впадины. Длительность пребывания ребенка в шинке контролируется рентгенологически: полная отстройка крыши вертлужной впадины на рентгенограмме является показанием окончания лечения. Для этих целей предложено множество отводящих шин.
осле установления диагноза дисплазии различной степени тяжести ребенку показано лечение в отводящих шинках (рис.101, 112). Сущность лечения в них заключается в том, что при отведении в тазобедренном суставе головка бедра центрируется в вертлужной впадине и является постоянным раздражителем для отстройки недоразвитой крыши впадины. Длительность пребывания ребенка в шинке контролируется рентгенологически: полная отстройка крыши вертлужной впадины на рентгенограмме является показанием окончания лечения. Для этих целей предложено множество отводящих шин.
У детей старше года применяется постепенное вправление бедра с помощью липкопластырного вытяжения (рис. 113), предложенного Соммервилом и усовершенствованное Мау . При этом, после наложения на ножки липкопластырных (бинтовых или клеевых) повязок на голень и бедро системой грузов через блоки, ножки устанавливают в тазобедренных суставах под углом сгибания 90º, а в коленных – полное разгибание под углом 0º. Затем постепенно, в течение 3-4 недель, достигают уровня полного отведения в тазобедренных суставах до угла близкого к 90º. В таком положении фиксируют положение ножек гипсовой повязкой (рис. 114) на срок полной отстройки крыши вертлужной впадины, определяемый по рентгенограмме. Средний срок лечения – 5-6 месяцев.
П ри безуспешности лечения или позднем выявлении патологии показано оперативное лечение. Чаще всего оно производится по достижении 3-4 летнем возраста ребенка.
ри безуспешности лечения или позднем выявлении патологии показано оперативное лечение. Чаще всего оно производится по достижении 3-4 летнем возраста ребенка.
П редложено большое количество оперативных вмешательств. Но чаще других на основании большого клинического материала отдается предпочтение внесуставным операциям при которых сохраняются адаптационные механизмы, развившиеся в суставе в результате его недоразвития, но создают благоприятные условия для дальнейшей жизнедеятельности как сустава, так и больного. В детском и подростковом возрасте отдают предпотение операции Солтера (рис. 116), у взрослых остеотомии по Хиари
редложено большое количество оперативных вмешательств. Но чаще других на основании большого клинического материала отдается предпочтение внесуставным операциям при которых сохраняются адаптационные механизмы, развившиеся в суставе в результате его недоразвития, но создают благоприятные условия для дальнейшей жизнедеятельности как сустава, так и больного. В детском и подростковом возрасте отдают предпотение операции Солтера (рис. 116), у взрослых остеотомии по Хиари
Врождённый вывих бедра довольно распространённое нарушение, которое по целому ряду причин сложно диагностировать на ранних стадиях. Тем не менее, чем раньше оно будет определено, чем раньше будет назначено лечение, тем легче будет устранить патологию и снизить риск развития дальнейших изменений. А ведь нарушения в костной системе – это всегда очень серьёзно.
Известно, что среди девочек вывих бедра встречается до десяти раз чаще, чем среди мальчиков. Возможно, это связано с отличиями в строении бедренного сустава. Сочленения в тазовой области у женщин по определению более подвижны. Вывих бедра может быть односторонним, а может и двусторонним. Во втором случае поражены будут оба сустава. К счастью, двустороннее поражение встречается в несколько раз реже. Впрочем, лечение в обоих случаях ничем не отличается.
Долгое время считалось, что врождённый вывих тазобедренного сустава - следствие травм в родовом периоде, а значит, неправильных действий врача. Реже говорили о различных воспалительных процессах. Однако последние исследования патологии показали, что причина её кроется в нарушении внутриутробного развития ребёнка – дисплазии.
Спровоцировать отклонение могут разные факторы, например, инфекционные заболевания матери в период вынашивания, злоупотребление медикаментозным лечением, неблагоприятная экологическая обстановка в месте, где проживает будущая мама или же в месте её работы. Все это негативно влияет на процесс развития плода, в частности, способно вызвать нарушения в развитии опорно-двигательной системы.
Дисплазия – это первичное нарушение в развитии, которое неизбежно влечёт за собой другие. Недоразвитие костей таза приводит к частичному или полному разобщению поверхностей сустава, и головка постепенно выходит из суставной впадины. Кроме того, дисплазия существенно влияет на скорость окостенения, снижая её.
Выделяют три степени дисплазии:
- Нарушения могут затронуть только суставную впадину, при этом шейка и головка бедра полностью нормальны. В этом случае говорить о вывихе рано.
- Дисплазия плюс врождённый подвывих бедра, когда головка несколько смещена относительно суставной впадины, но полностью из неё ещё не вышла.
- Врождённый вывих бедра, когда суставные поверхности разобщены, и головка бедра вышла из суставной впадины полностью.
Возможные осложнения
Если вовремя не вылечить врождённый вывих, то есть риск столкнуться с весьма серьёзными осложнениями как в детстве, так и во взрослом возрасте. Прежде всего, дети с такой патологией, как правило, значительно позже начинают ходить. При этом походка у них изменена. При одностороннем вывихе ребёнок прихрамывает на больную ногу, а при двустороннем его походка начинает напоминать утиную.
Из-за постоянной хромоты и наклона корпуса в одну сторону у ребёнка может развиться сколиоз – искривление позвоночника.

Естественно, что невылеченный вывих бедра вызывает постепенную деформацию костных тканей, уплощение костей сустава, уменьшение суставной щели, дальнейшее смещение головки сустава. У взрослых такие нарушения лечатся только путём оперативного вмешательства и полной заменой головки сустава на металлический аналог.
Симптомы и диагностика патологии
Очень важно вовремя диагностировать врождённый вывих тазобедренного сустава у ребёнка. Однако процесс диагностики усложняется тем, что тазобедренный сустав лежит глубже любого другого. Он плотно прикрыт мышечной и жировой тканью. Это значит, что его невозможно прощупать руками. Приходится положиться на не самые точные признаки заболевания.
Существует несколько симптомов, по которым можно заподозрить наличие вывиха бедра уже в роддоме, в первые дни после рождения. Однако все они весьма условны, и, увы, вовсе не обязательны. Поэтому новорождённых осматривают очень тщательно. Первый раз это делают в роддоме, второй раз – в первые дни после возвращения матери и ребёнка в свой дом, затем на профилактических осмотрах в месяц, полгода и год.
Как правило, после того, как ребёнок начинает ходить, наличие вывиха бедра становится очевидно. Но, увы, это уже достаточно поздно. Костные изменения уже начались, и вправить бедро без последствий проблематично, процесс этот долгий и сложный.
Первое, что делает ортопед, осматривая новорождённого, это укладывает на спинку, сгибает ноги в коленных и тазобедренных суставах и аккуратно, без усилий, разводит в сторону. В норме у ребёнка ножки в таком положении разводятся на 160–180 градусов. Вывих бедра значительно сужает этот угол . Особенно если поражение двустороннее.
Однако важно помнить, что виной такому положению может быть не только вывих бедра, но и временный тонус мышц ног ребёнка. Во время осмотра это вполне естественно, ведь ребёнок напряжён.
Ещё один симптом врождённого вывиха бедра носит название симптом Маркса, или симптом щелчка . Действия врача будут аналогичны предыдущему варианту. Однако в этом случае больше внимания уделяется не тому, как именно разводятся ножки, а звукам. Со стороны вывиха будет слышен сухой щелчок. Обычно он довольно тихий, однако иногда его можно услышать и на расстоянии.
Если положить ребёнка на животик и вытянуть его ножки, то в случае вывиха бедра можно будет наблюдать некоторую асимметрию кожных складок на ягодицах. С поражённой стороны складка может располагаться ниже и иметь большую глубину.

Ещё один симптом – укороченные ножки . Однако в первые дни после родов это заметить довольно сложно, так как разница в длине ножек будет незначительной. Для того чтобы определить этот симптом, ребёнка снова укладывают на спинку, сгибают ножки в коленях и в бедренном суставе и смотрят на колени. Если они находятся на разном уровне, то можно предположить вывих.
Нередко бывает, что врождённый вывих влияет и на соседние суставы. В этом случае определить его можно по так называемой наружной ротации нижних конечностей: стопа слегка вывернута наружу .
К сожалению, эти симптомы могут и не проявляться. А могут говорить о совершенно других заболеваниях. Поэтому при малейшем подозрении на врождённый вывих бедра, ребёнка направляют на ультразвуковое исследование и рентген. Только так можно достоверно поставить диагноз и вовремя начать лечение.
Как уже говорилось, в более старшем возрасте определить вывих бедра можно также по изменённой походке. Кроме того, у ребёнка можно обнаружить несколько других характерных симптомов, названных в честь тех исследователей, которые и выявили связь между симптомом и заболеванием. К ним относятся симптом недостаточности ягодичных мышц (его называют симптомом Дюшена-Тренделенбурга), симптом неисчезающего пульса и целый ряд других. А вот болевых ощущений у детей с вывихом бедра обычно не наблюдается.
Как помочь ребёнку?
Выделяют два возможных метода лечения врождённого вывиха тазобедренного сустава – консервативное и оперативное. К счастью, даже в тяжёлых случаях двустороннего вывиха при своевременной постановке диагноза, как правило, удаётся обойтись консервативным методом.
Именно поэтому он считается ведущим и заключается в индивидуальном подборе специальной шины , которая фиксирует ножки новорождённого в одном положении: согнутыми в коленях и в тазобедренных суставах и разведёнными слегка в сторону.
Таким образом головка бедренного сустава постепенно вправляется на место. Важно, чтобы это происходило медленно, без спешки и резкости. В противном случае можно повредить костную ткань, что приведёт к ещё большим проблемам.
Считается, что в год вывих уже основательно запущен, но даже в такой ситуации исправлять его стараются именно консервативными методами. Только совсем уж в застарелых случаях прибегают к операции.
Что ещё можно посоветовать родителям, которые столкнулись с проблемой врождённого вывиха тазобедренного сустава у своего маленького ребёнка? Прежде всего, соблюдайте осторожность. Сейчас в моду вошли различные гимнастика и массаж для детей, однако важно понимать, что для малышей с врождённым вывихом подходят далеко не все упражнения и приёмы массажа.

Для массажа в случае такой патологии характерна более тщательная и интенсивная обработка поясничной и ягодичной области. Также внимание уделяется тазобедренным суставам. Однако важно не делать резких, дёргающих движений.
Отдельно стоит сказать о пеленании детей. Долгое время приветствовалось тугое пеленание, когда ножки ребёнка стянуты. Считалось, что в этом случае ножки будут прямее. На самом деле такое положение ног для новорождённых неестественно. За долгие месяцы в утробе матери, малыши привыкают к положению с согнутыми ногами. Особенно вредно тугое пеленание для детей с вывихом бедренного сустава, но и на здоровых детей положительного влияния оно не оказывает. Более того, для развития в столь малом возрасте движения имеют огромное значение. Поэтому идеальным вариантом будет одевать ребёнка в ползунки. Если же вы всё-таки предпочитаете пеленать, то не старайтесь как можно туже закрутить ножки, оставьте ребёнку возможность сгибать и двигать ими по желанию. Тугое пеленание лишь усугубит ситуацию с вывихом тазобедренного сустава, мешая процессу вправления головки в суставную впадину.
Гимнастика для детей с врождённым вывихом бедра
Не помешает малышам с таким недугом и гимнастика. Ниже приведём несколько простых и эффективных упражнений. Помните о том, что все они должны выполняться без приложения дополнительных усилий.
Упражнение 1. Положите ребёнка на животик. Слегка разотрите ягодицы и внешнюю поверхность бедра. Теперь аккуратно отведите в сторону согнутую ножку ребёнка и зафиксируйте ее в таком положении.
Упражнение 2. Ребёнок лежит на животе. Возьмите его за щиколотки и сведите стопы, колени же в это время, наоборот, должны быть разведены. Таз прижмите к опоре.
Упражнение 3. Положите ребёнка животиком на мяч, так, чтобы ему пришлось удерживать ножки на весу.
Упражнение 4. Переложите ребёнка на спинку. Аккуратно и медленно сгибайте и разгибайте ноги в бедренных суставах, а также разводите их в стороны. Делать это нужно осторожно, ни в коем случае не торопитесь, не дёргайте ребёнка и не давите на ножки силой. Движения должны быть естественными.
Как видите, эта гимнастика направлена на расслабление мышц. В ней очень много статичных положений, фиксаций и медленных, плавных движений. А вот быстрые и резкие полностью исключены. Это связано с риском ещё больше повредить ослабленный сустав.
Из-за ухудшения экологической обстановки, халатного отношения многих женщин к вынашиванию ребёнка, врождённый вывих бедра встречается всё чаще. Врачи очень много внимания уделяют своевременной диагностики этой проблемы у детей. Однако и родители должны полностью полагаться не только на мнение врачей, но и на собственную осмотрительность.
Внимательно следите за своим малышом и при малейших подозрениях на врождённый вывих бедра сразу же обращайтесь к педиатру. Врач осмотрит ребёнка и при необходимости направит его на осмотр к ортопеду. Только внимательное отношение к ребёнку с первых дней жизни гарантирует своевременное определение проблемы и излечение малыша до развития серьёзных осложнений.
К счастью, врождённый вывих бедра - нарушение хоть и частое, но достаточно легко исправимое. Поэтому не стоит паниковать, услышав этот диагноз. Просто чётко выполняйте назначения врача, и всё с вашим ребёнком уже совсем скоро будет хорошо.
Консультация специалиста о признаках врождённого вывиха бедра у малышей
Мне нравится!